膵臓がん
1.診療体制
消化器外科(Ⅰ)で取り扱っているがん
難治性と言われる本疾患に対しては、膵癌診療・研究を専門としている外科医、内科医、放射線科医、病理医による専門チームを編成し、密接な連携のもと迅速かつ総合的な診療を行えるようなシステムを整えています。同時に県内外の関連病院や地域の拠点病院との連絡を密に行い、高度の医療を提供できる体制を作っています(図1)。さらに、当科の最新医療やその成績について国内外に発信するとともに、国内の各種臨床試験にも多く参加して最先端医療への取り組みや情報提供を積極的に推進しています。
膵癌の外科手術は難易度が高く、高度な専門的技術が要求されますが、当院は日本肝胆膵外科学会が認定する県内唯一の肝胆膵外科高度技能医修練施設Aに認定されています。外科チームは同学会が認定する肝胆膵外科高度技能指導医および高度技能専門医を中心に編成されており、あらゆる難易度の高い膵癌手術に対して高い安全性を維持して対応が可能な体制となっています。
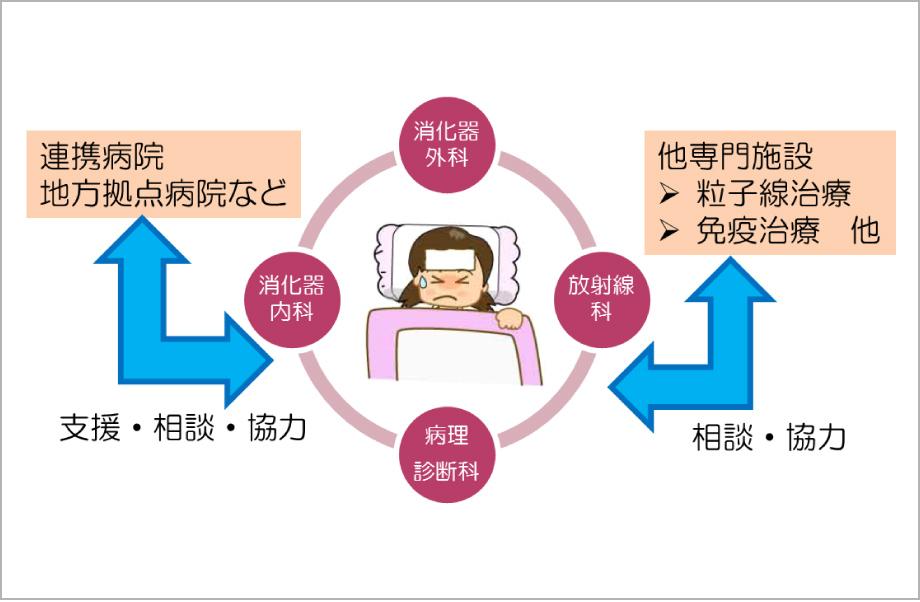
図1
2.診断
消化器外科(Ⅰ)における診断体制
本疾患を適切に治療するにあたっては、正確な診断に基づいた病期判定が必要です。そのためにご紹介いただいた後、ただちに精密検査目的に外来あるいは入院にて総合的な診断を行います(図2)。転移検索を含む画像診断として膵専用のダイナミック造影CT,微小肝転移の探査を含む3テスラEOB造影MRI、PET-CTなどを行い、本疾患の診断に精通した複数の放射線科診断医が読影します。加えて、消化器内科の専門医により内視鏡的逆行性膵胆管造影検査(ERCP)、超音波内視鏡検査(EUS)およびEUS下針生検などを行い、微細病変の検出や組織学的確定診断を行います。膵癌の組織確定診断率は90%以上であり、膵疾患の専門病理診断医が判定をします。結果は癌の悪性度なども考慮した治療方針の決定に反映されます。これら多くの疾患情報をもとに一人一人の患者様に対して症例検討をもとに、確実な診断を行います。また。毎月各診療科の合同カンファレンスが行われ、手術症例に対し診断の問題点などを再検討しています。
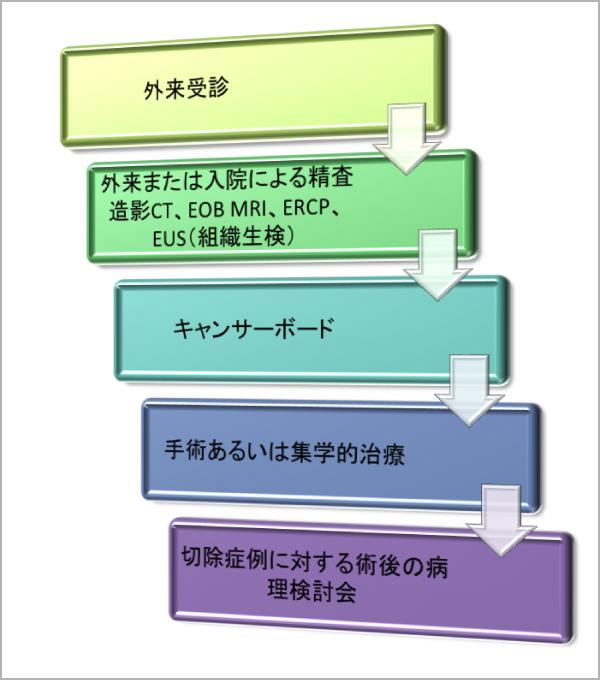
図2
3.治療
消化器外科(Ⅰ)で取り扱う治療(手術・集学的治療等)
<手術>
膵癌の発生部位により大きく以下の2通りの術式があります。
| 膵頭十二指腸切除術 | 主に膵頭部領域に病変がある場合に行われます。膵頭部、十二指腸および胃の一部、肝外胆管、胆嚢を切除した後、膵消化管吻合(当院では膵と胃をつなぎます)、胆管空腸吻合、胃または十二指腸空腸吻合による再建を行います。全国集計による本術式の手術死亡率は約1.5~2.8%(当科成績は約0.3%)と報告されています。 |
| 膵体尾部切除術 | 膵体部または尾部領域に病変がある場合に行われます。膵体尾部の切除に加え、脾臓を合併切除します。周囲臓器への浸潤がない症例に対しては、腹腔鏡を用いた切除術を行っています。この技術により手術創が非常に小さくなり、術後の創部痛が著明に軽減します。 |
| 膵全摘術 | 病変が膵全体に及ぶ場合は上記手術を同時に行い、膵臓をすべて切除する必要があります。膵組織が失われるため、術後はインスリンを用いた血糖コントロールが必要になります。 |
<術前治療>
多くの膵癌は外科的切除だけでは制御することが極めて難しいため、通常の浸潤癌に対しては、切除の前に化学療法や化学放射線療法を行った後に手術を行う治療法を導入しています。本治療による外科治療の成績向上が期待されていますが、現在全国多施設による臨床試験が進行中です。当科も臨床試験に参加するとともに、常に新しい治療法の導入を推進しています。
<集学的治療>
転移を伴う膵癌や局所の高度な進行により切除不能と判断された場合には化学療法を行います。遠隔転移を伴わない局所進行膵癌に対しては、積極的に化学放射線療法を導入しています。近年では全身化学療法による遠隔病変の制御が行えれば、引き続いて化学放射線療法を行っています。本治療が著効して切除不能から切除可能病変へ改善し、根治切除が行えた例も増えてきています(図3)。

図3
4.薬物治療
消化器外科(Ⅰ)で取り扱う治療(薬物治療)
膵癌の化学療法として、ジェムシタビンあるいはS-1単独療法、ジェムシタビン+ナブパクリタキセル併用療法、FOLFIRINOX療法、ジェムシタビン+S-1療法などの治療法について、当院の化学療法専門医あるいは地域の病院と連携しながら加療を行います。
5.放射線治療
消化器外科(Ⅰ)で取り扱う治療(放射線療法)
当院では放射線科と連携病院の協力のもと、コンピューター制御による精密な照射が可能な最新の装置を用いた過分割加速照射法を行い、治療効果の増強と治療期間の短縮を達成しています(図4)。これまで20年以上にわたる当科での治療成績は、膵癌の治療ガイドラインに引用されており、放射線治療に関する多くのノウハウが蓄積されています。
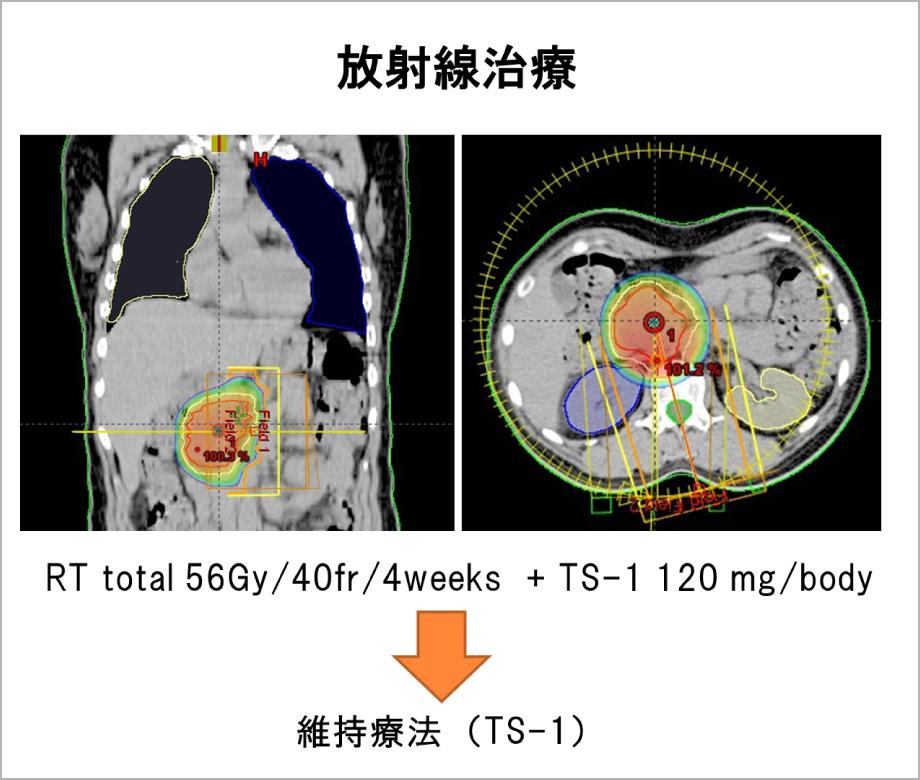
図4
6.先進医療、臨床研究、治験
膵癌は腫瘍の進展により病変近傍の神経に影響し、癌性疼痛を伴うことがあります。当院では専門の緩和ケアチームの支援により、疼痛コントロールやその他の癌性随伴症状に対して最新の対応を行っています。腹腔内の神経浸潤に伴う高度な疼痛に対し、内視鏡的な腹腔神経ブロックや放射線治療による疼痛緩和治療なども導入しています。
先進医療、臨床研究、治験
消化器外科(Ⅰ)でおこなっている高度医療、最新の治療、研究等
膵癌の集学的治療や膵手術に関する様々な臨床試験に参加しており、当科独自に研究を行っているものもあります。膵癌の発生や進展機序、早期診断への応用などを目指した基礎的な研究も行っています。現在当院で進めている研究課題は以下の通りです。
<全国多施設共同研究>
- 膵全摘患者に対する前向き実態調査(多施設共同)
- 膵臓癌の診療向上のための分子遺伝学的および分子疫学的研究(多施設共同)
- 膵頭十二指腸切除術における慢性肝障害の影響に関する研究(日本肝胆膵外科学会膵04:多施設共同後ろ向き研究)
- 膵頭十二指腸切除術後膵液瘻grade Cの危険因子の同定-前向き観察多施設共同研究-(日本台湾多施設共同)
<当科独自の臨床研究>
- 切除境界型膵癌に対する術前化学療法併用粒子線治療の効果と安全性についての前向き臨床試験
- 切除境界型膵癌に対する術前Gemcitabine+Nab-paclitaxel併用化学放射線療法の効果と安全性に関する第Ⅱ相臨床試験
- 局所進行膵癌に対するGemcitabine+Nab-paclitaxel(GN)療法後のGN療法併用放射線療法に関する第Ⅰ相臨床試験
- 局所進行切除不能膵癌に対する化学療法先行(Gemcitabine+S-1)化学放射線療法vs化学放射線療法先行化学療法(Gemcitabine+S-1)の前向き比較試験
- Twin square wrapping法を用いた膵消化管吻合法の比較試験-膵胃吻合v.s.膵腸吻合-(限定施設による共同試験)
- 硬化膵に対する膵頭十二指腸切除術術後ドレン留置の意義に関する前向き臨床試験

