基幹型認知症疾患医療センター
基幹型認知症疾患医療センターの紹介
認知症疾患医療センター運営事業の概要
国内の認知症者数は、国の推計で令和7年には高齢者の5人に1人にあたる約700万人に達すると予想されています。さらに軽度認知障害(mild cognitive impairment:MCI)者数を加えると、約1,300万人にも及ぶといわれており、認知症対策は国の重要な課題の一つとなっています。
認知症疾患医療センターは、認知症の早期診断、早期対応のための体制の充実を図るため、国・県を挙げて整備が推進されており、保健医療・介護機関等と連携を図りながら、認知症疾患に関する鑑別診断とその初期対応、認知症の行動・心理症状(Behavioral and psychological symptoms of dementia:BPSD)と身体合併症の急性期治療に関する対応、専門医療相談、診断後の相談支援等を実施しています。地域において認知症の進行予防から地域生活の維持まで、必要となる医療を提供できる機能体制の構築を図る目的があり、医療機関としての役割や対象となる医療圏の違いから、基幹型、地域型、連携型の3つに分けられています。
鹿児島県ではこれまで9つの地域型と2つの連携型が稼働しておりましたが、この度、当院は鹿児島県から基幹型の指定を受け、令和4年9月1日より稼働を開始致しました。
基幹型認知症疾患医療センターについて
基幹型認知症疾患医療センターは、活動圏域を都道府県全域としており、都道府県内の地域型・連携型センターの取りまとめを行うなど、認知症医療の中心的役割を担うことが期待されています。
当院は、令和4年9月1日より、鹿児島県から基幹型センターの指定を受けました。当センターは、県内唯一の基幹型センターであり、鹿児島県全体における認知症疾患の保健医療水準の向上を目的に、保健・医療・福祉と連携を図りながら下記の対応を行います。
① より専門的な検査や判断を必要とする患者の鑑別診断
- かかりつけ医や地域型・連携型センターなどからご紹介いただいた患者の鑑別診断を行います。若年性認知症が疑われる方や認知症かどうかの判断が難しい方、地域型・連携型センターなどで鑑別困難な認知症の方などが主に対象となります。
- 相談員によるご本人・ご家族との面談、専門医の診察、公認心理師による心理検査、頭部MRIなどの各種画像検査などにより鑑別を行い、診断結果に基づき治療方針の検討を行います。
- 基本的にはご紹介頂いたかかりつけ医や地域型・連携型センターなどに診察結果をお伝えしお戻し致しますが、ご本人・ご家族からの認知症に関する医療相談に対応し、認知症の診療を行っている医療機関等の紹介を行う場合もあります。
② 認知症に関する地域連携推進
- 県内の連携体制強化のため、鹿児島県と協力し、県内の認知症に関する支援体制作りを推進します。
- 鹿児島県と協力し、認知症医療に関する情報発信、認知症に関する理解を促す普及啓発等を行います。
- 鹿児島県内の地域型・連携型センターとの研修会を定期的に開催し、鹿児島県内の認知症診療、認知症対策の水準の向上を図ります。
- 研修会等を通して医療従事者に対する支援者支援を行います。
③認知症に関する相談業務の実施
- 基幹型センターとして、鹿児島県内の地域型・連携型センター、関係機関(市町村、地域包括支援センター、保健所等)への相談対応を行います。
センター長あいさつ
この度、令和7年4月1日付けにて、鹿児島県基幹型認知症疾患医療センター センター長を拝命致しました。当センターは、令和4年9月1日に、鹿児島大学病院内に県内唯一の基幹型センターとして開設され、前センター長である中村雅之先生を中心に、「認知症専門外来」や入院を通して認知症の早期発見早期治療を行うとともに、認知症に関するご相談を、認知症を深く学んでいる専門スタッフを中心に解決する体制を作って参りました。今後も、鹿児島県における認知症に関する様々な問題を解決し、安心して暮らすことができる地域医療体制作りへの貢献を目指し、邁進してまいります。
最近のトピックとして、令和6年1月1日に「共生社会の実現を推進するための認知症基本法」が新たに施行されました。認知症基本法の目的は「認知症になっても、自分らしく希望を持って暮らし続けられる社会をつくる」ことであり、認知症の人が尊厳を保ち、希望を持って暮らし続けられる「共生社会の実現」を目指し、認知症に関する総合的な施策を計画的に取り組んでいくことになりました。鹿児島県の高齢化率は、全国で14番目に高い33.8%(令和5年10月1日現在)であり、我が県においても認知症対策は重要な課題となっています。当センターは、今後の目標として、「認知症に関する医療・福祉・介護の連携強化」、「認知症や精神疾患に関する専門的知識の普及・啓発」を掲げており、地域の関係機関との垣根を超えた連携体制の構築を図るため、積極的な意見交換と顔の見える関係作りを進めております。
最後に、当センターの活動に関しまして、関係各位の多大なるご支援をいただき、厚く御礼申し上げます。今後とも当センターへのご支援ご協力の程、よろしくお願いいたします。
鹿児島県基幹型認知症疾患医療センター センター長 石塚 貴周
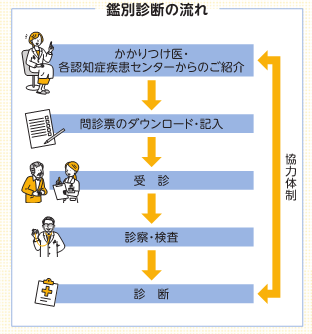
認知症鑑別診断の流れ
鑑別診断、治療方針の選定
認知症は、その原因や症状により対応が異なる場合があり、鑑別診断をしっかりと行うことで、その後の治療や対応がよりスムーズに進む場合があります。
当センターでは、血液検査、頭部MRIや脳血流シンチ、ダットスキャン、MIBG心筋シンチ、アミロイドPET、脳波検査、髄液検査、公認心理師による神経心理検査などを、専門医の判断で必要に応じて実施し、地域型・連携型センターなどで対応困難な認知症のより精度の高い鑑別診断を行い、適正な治療方針を定めることを目的としています。
ご本人・ご家族の方へ
「もの忘れがひどいけど認知症ではないか」、「家族が認知症かもしれない」などと感じたら、まずはかかりつけ医にご相談下さい。かかりつけ医がいない場合には、下記のURLより認知症に対応可能な地域の医療機関を探すことができます。
鹿児島県ホームページ:認知症に関する専門医療相談窓口
地域型・連携型センターなどで対応が難しい場合やご本人・ご家族が当院の受診を希望される場合は、各医療機関より当センターをご紹介いただく流れになります。詳しくは「医療関係者様向けご案内(ご紹介の流れ)」をご参照下さい。
認知症の鑑別診断には、ご本人の様々な情報がとても大切です。普段の生活の様子などお聞きするため、ご家族や施設職員など身近な方と一緒の受診をお願いしています。
診察は予約制となっています。まずはお電話にてご相談ください。
予約が決まりましたら事前にホームページより「問診票」をダウンロードしていただき、ご記入の上、受診当日にご持参いただきますと診察がスムーズです。
医療関係者様向けご案内(ご紹介の流れ)
地域医療関係者の皆さま(当センターへの紹介について)
認知症が疑われる方、あるいは既に認知症と診断されている方で、当センターでの鑑別診断等が必要な場合には、まずは相談窓口までご連絡ください(099-811-7388)。なお、当センターに相談することを、あらかじめご本人・ご家族にご説明いただきますようお願いします。
診察の流れ
予約方法
相談員(精神保健福祉士)との連携の上、当センターの専門医による診察が必要となった場合には、診察日の調整・予約を行います。まずは相談員まで予約のお電話をお願いします。電話でのご相談のあと、医療機関より「初診紹介患者予約申込書」を本院精神科外来にFAX送信(099-275-5782)をお願いします。予約を受け付けましたら「初診予約報告書/初診予約票」をFAX返信しますので、「初診予約票」をお渡しください。
予約が完了しましたら、事前に診療情報提供書を本院精神科外来にFAX送信(099-275-5782)していただき、ご本人・ご家族に紹介状(診療情報提供書)の原本をお渡しください。また、これまでの神経心理検査の結果や頭部CTやMRI、脳血流シンチなどの画像データ、お薬手帳があれば、受診当日にご持参いただくようお願いします。また、事前にホームページより「問診票」をダウンロードしていただき、ご記入の上、受診当日にご持参ください。
なお、早急な受診が必要な場合や当センターの初診までに時間を要する場合には、地域の認知症疾患医療センターを含めた他院をご案内することもあります。
初診紹介患者予約申込書(PDF版)(Excel版)
問診票(PDF)
問診票(Excel)
ご報告
診察終了後、鑑別診断の結果や今後の治療・ケア方針等をご返書や認知症療養計画書でご報告させて頂きます。鑑別診断後は原則ご紹介元へ逆紹介させて頂きますが、引き続き当院での治療が必要な場合や当院への入院が必要な場合には、その旨をご報告させていただきます。当院での治療終了後は、原則ご紹介元へ逆紹介させて頂きます。
抗アミロイドβ抗体薬について
アルツハイマー病の新しい治療:レカネマブ(レケンビ®)について
新しい作用機序を持つアルツハイマー病による軽度認知障害(MCI)および軽度の認知症の治療薬であるレカネマブ(レケンビ®)が、令和5年12月20日に発売されました。鹿児島県基幹型認知症疾患医療センター(鹿児島大学病院神経科精神科)では、アルツハイマー病による軽度認知障害(MCI)および軽度の認知症の患者さんにレケンビ®の投与が可能となりました。
レケンビ®はアルツハイマー病の進行を抑制することが示された点滴治療薬ですが、希望される全ての患者さんに使用できる薬ではなく、厚生労働省の「最適使用推進ガイドライン・レカネマブ」に則り、詳細な検査と正確な診断、病状や副作用について患者や介護者の方の注意深い観察、密な定期通院が必要となります。
その条件などについて、以下に簡単にお示しします。
投与するためには以下の条件が必要です。
1) アルツハイマー病による軽度認知障害(MCI)および軽度の認知症であること。
2) MMSEは22点以上であること。CDRは0.5か1.0が目安となります。
3) 脳脊髄液検査またはアミロイドPET検査でアミロイドβ病理が確認できること。
4) 薬物による有害事象が起こっていないことを確認できる介護者が同居、もしくは、常時確認できる環境にあること。
紹介の流れ
レケンビ®の投与を希望される方は、かかりつけ医から当センター宛てにご紹介下さい。これまでに認知機能検査や頭部画像検査で施行済みのものがあれば、紹介状にデータもつけて頂けますと助かります。検査や治療の詳細については認知症疾患医療センターを受診時に説明しますが、可能であればレケンビ®のパンフレットをお渡し頂き、エーザイの患者向けサイトでレケンビ®の基礎知識を確認するように勧めてください。
レケンビ®の治療を始める方とそのご家族向けサイト
【エーザイ公式】このサイトは、レケンビ®を適正にご使用いただくため、レケンビ®の治療を始める方とそのご家族を対象に、レケンビ®の情報を提供しています。
ご紹介の流れは、前項の「医療関係者様向けご案内(ご紹介の流れ)」に準じますが、特に以下の点は重要です。
- 初診時は患者の生活状況を把握しているご家族の同伴が必要です。
- 投与の基準を満たすための診断のための検査(血液検査、頭部MRI検査、脳血流シンチ検査、脳波検査、脳脊髄液検査またはアミロイドPET検査、神経心理学的検査、など)が必要です。
- 初診後に検査日程を決めて検査を受けていただき、検査結果が得られるまで約1ヶ月を要します。専門医が検査結果を総合的に検討し、レケンビ®の対象かどうか判断致します。
- 対象外と判定されることもありますが、その場合は通常の診療を提供させていただくか、紹介元での診療を継続していただきます(もの忘れの原因がアルツハイマー病ではない場合やアルツハイマー病であっても認知症の程度が中等度以上の場合、脳MRIにおいて治療による副作用のリスクが高い特有の所見を認めた場合、などは対象外と判定されます)。
- レケンビ®の投与を開始する場合、副作用などの確認、対応のため、初回投与時には入院での治療もお勧めしています。2回目以降は当科外来での治療を予定しています。
- レケンビ®の投与を目的とした当センターへの紹介でご使用頂ける、専用の診療情報提供書(初回依頼用連携票)を作成致しましたのでご活用下さい。
診療情報提供書(かかりつけ医用)(PDF版)(Excel版)
診療情報提供書(認知症疾患医療センター用)(PDF版)(Excel版)
レケンビ®投与のメリットとデメリット
レケンビ®はあくまで病気の進行を遅らせるための薬であり、1年半は認知機能の低下の抑制が期待できるに過ぎません。2週間に1回、1時間〜1時間半程度の点滴での投与が必要であり、投与による有害事象を確認するために、投与前に加え、2ヶ月後、3か月後、以降は6ヶ月ごとの頭部MRI検査が必要です。頭部MRI検査で異常が認められた場合には、いったん投与を中止し、2から4ヶ月間に頭部MRI検査を行い、異常が改善していることを確認しないと再投与ができません。有害事象のために、治療中止や入院が必要となる場合もあります。また、年齢や収入に応じた医療費負担が必要です。
レケンビ®による治療を受ける方とご家族へ 医療費と高額療養費制度について
ご紹介いただく前に上記のような条件が求められていることを患者と家族にご説明ください。
スタッフ紹介
当センターでは、専門医、精神保健福祉士、公認心理師がそれぞれの役割を基に、ご本人・ご家族のサポートを多職種チームで支援します。
- 神経科精神科医師(日本老年精神医学会専門医・日本精神神経学会専門医・精神保健指定医) 3名
- 精神保健福祉士 2名
- 公認心理師 1名
受診・相談窓口
認知症に関する専門医療相談のご案内
当センターでは、専門の相談・連携担当者(精神保健福祉士)が、認知症に関することのご質問やご相談をお受けしています。相談は無料です。「もの忘れが多くなった」、「これは認知症の症状か」などご本人・ご家族からの相談に、専門の相談員が対応致しますので、まずはお電話にてご相談下さい。また、市町村、地域包括支援センター、医療機関、介護事業所等の関係機関からのご相談もお受けしております。
電話相談のほか、必要に応じて面接相談にも対応致します。なお面接相談は事前予約制になりますので、必ず下記の窓口よりご相談ください。
お問合せ
| TEL |
099-811-7388(認知症疾患医療センター専用電話) |
| FAX |
099-275-5782(神経科精神科外来) |
| 相談受付時間 |
8:30~17:15 (土・日・祝日・年末年始など休診日を除く) |
プライバシーは厳重に守られますので、安心してご相談下さい。
最新の情報
当センターの活動や認知症に関する情報をInstagramで発信しています。
是非、フォローをお願いします。

認知症について
認知症とは
認知症とは、一旦正常に発達した認知機能や精神機能が、後天的な脳の障害により持続的に低下し、複数の認知機能障害のために、日常生活・社会生活に支障をきたすようになった状態です。加齢に伴うもの忘れとは異なるひどいもの忘れ(記憶障害)に加えて、時間や場所、人が分からない(見当識障害)、通い慣れた道で迷う(視空間認知障害)、目的を決めてそれを成し遂げることができない(遂行機能障害)、言語が出てこない(失語)、物の使い方が分からない(失行)、認識ができない(失認) など様々な認知機能障害(認知症の中核症状)を認め、日常生活や社会生活、仕事などに支障をきたすようになった状態を指し、認知症の割合は一般的に年齢とともに増加します。
一方で抑うつ、不安、易怒性、幻覚、妄想などの精神症状も認めることがあり、認知症のBPSDと呼ばれています。BPSDは前述の認知機能障害を背景に、物理的環境(音や光刺激などの不適切な環境刺激)や社会的環境(不安や孤独、焦り、苛立ちなど)、ケア・治療環境(便秘、発熱など)などの環境要因が誘因となり生じるため、認知症者の背景にある環境要因を探り、早い段階で環境を整えたり、適切な対応を行ったりすることで、未然に防いだり改善できたりします。そのため、ご家族や介護者が気持ちのゆとりをもって認知症者に向き合える環境調整も重要となります。
また、これらの症状があっても日常生活に支障がない状態をMCIといいます。MCIはアルツハイマー型認知症をはじめとした様々な認知症に移行することが知られており、MCIの時点で早期発見し、対応を検討していくことも重要です。
早期発見・早期判断の必要性
認知症の中には、脳以外の障害で認知症のような症状を呈するものや治療可能なもの、発症を予防できるものなどがありますが、例え治療可能なものでも、治療が遅れると完全には元に戻らない場合があります。また、残念ながら認知症の多くは根治は望めませんが、早期発見・早期診断し、適切な対応を検討することで、症状を軽減させたり、進行を遅らせたりすることが可能な場合もあります。さらに、早期発見・早期診断することで、今後の治療や介護についてのご本人のご希望を聞く時間が作れ、それらをご家族などの介護者と共有し、支援することができます。
治療
認知症の根本的な治療法はまだありませんが、薬物治療により認知機能を軽度改善させたり、症状の進行を遅らせたりすることが出来る場合があります。また、BPSDなどは薬物治療と環境調整により改善が期待出来ます。
認知症の治療は薬物療法だけではなく、環境調整や介護サポート、家族の関わり方など様々な面からのアプローチも重要です。
環境調整・介護サポート
認知症の介護は長期的になる場合が多く、ご家族だけで抱えるには負担が大きくなり、生活が破綻してしまう場合も多く見受けられます。そのため、介護保険制度や地域のサービスを利用して、ホームヘルパーやデイサービス、訪問看護など、患者さまに必要なサポート体制を充実させることが重要です。
代表的な認知症
認知症を引き起こす代表的な病気に、アルツハイマー型認知症、脳血管性認知症、レビー小体型認知症、前頭側頭型認知症があり、4大認知症と呼ばれることもあります。また、これらの認知症以外に、うつ病や薬剤性認知機能低下、甲状腺機能異常、ビタミン欠乏症、梅毒、正常圧水頭症、慢性硬膜下血腫、てんかん、せん妄などで認知症のような状態が引き起こされることがあり、「治る認知症(treatable dementia)」とも呼ばれ、早期診断・早期治療で症状が改善するものもあります。
アルツハイマー型認知症(Alzheimer’s disease:AD)
認知症の原因の約半数の割合を占めているのがADです。ADは、アミロイドßという異常な蛋白が脳に蓄積して脳の働きが損なわれる病気で、脳の神経細胞が失われるにつれ、脳全体も徐々に萎縮していきます。70代以降の高齢者に多く、ほとんどが数分〜数日程度保持される記憶(近時記憶)の障害で発症し、それを背景に、「財布や物を盗まれた」というもの盗られ妄想に発展する場合があります。また、記憶障害に加えて、見当識障害や視空間認知障害、遂行機能障害、失行などの症状もみられます。
ADの診断には、神経心理検査での認知機能評価の他、頭部MRIや脳血流シンチなどの画像検査が有用であり、最近では髄液検査によるバイオマーカー診断なども行われています。
ADには病気の症状を軽度改善したり、進行を遅らせたりする効果が期待できる薬がありますが、病気の進行を完全に止めることはできません。
脳血管性認知症(Vascular Dementia:VaD)
脳梗塞や脳出血などが原因で脳に十分な血液がまわらなくなり、その部位の脳の神経細胞が障害されることで生じる認知症です。障害された脳の部位により症状は異なるため、「まだら認知症」とも呼ばれています。
症状としては、元の性格が極端となり(性格の尖鋭化)、怒りっぽくなって一度怒り出すと自制しにくくなったり、ちょっとした感情の高まりで泣き出してしまったり(感情失禁)することがみられます。なお、ADとVaDが合併することも多く、混合型認知症と呼ばれています。
VaDは高血圧や糖尿病、高脂血症などの生活習慣病を有している方がなりやすいため、それらをきちんと治療し、喫煙や過度の飲酒を控えるなど規則正しい生活を送ることで、発症や進行の予防が可能です。
レビー小体型認知症(Dementia with Lewy body:DLB)
神経細胞にレビー小体という物質が溜まることで神経が障害される病気です。症状としては、意識が清明な時間とぼーっとしている時間が入れ替わり現れる「認知機能の変動」、本来存在しないものがありありと見える「幻視」、手足の震えや歩行障害などの「パーキンソン症状」、寝ている時に手足を動かしたり、大声ではっきりとした寝言を叫ぶなどの「レム睡眠行動異常」などを特徴としています。DLBは病初期には記憶障害が目立たず、注意障害や視空間認知障害、遂行機能障害が前景に立つ場合も多く注意が必要です。その他、立ちくらみや便秘などの自律神経障害やうつ病などを伴うこともあります。このような多彩な症状が認められるため、治療やケアに特に注意が必要な病気です。
DLBの診断には画像検査が特に有用であり、頭部MRIや脳血流シンチ、脳波検査に加えて、MIBG心筋シンチやDATスキャンなどを行うことで診断が確定する場合があります。
DLBには症状改善に期待できる薬があり、ADよりもその効果は大きいと言われていますが、AD同様に病気の進行を完全に止めることはできません。
前頭側頭型認知症(Frontotemporal dementia:FTD)
多くは50〜60歳代の初老期に発症し、前頭葉や側頭葉など脳の前方部が侵されることによって生じる病気であり、国の難病に指定されています。前頭葉が障害されると本能的な欲動を自制できなくなり、人格や行動に変化がみられ、本能のままに自己本位的な行動をとってしまったり(我が道を行く行動)、周囲に無関心になったり、言語や動作で同じことを繰り返したり(常同行動)してしまいます。また、側頭葉が障害されると、言葉の意味がわからなくなるという特徴的な失語がみられます。
FTDには現在のところ治療薬はなく、行動異常の対症療法として抗精神病薬や抗うつ薬などを使用する場合があります。

 HOME
HOME 病院紹介
病院紹介 受診される方へ
受診される方へ 医療関係者の方へ
医療関係者の方へ 診療科案内
診療科案内 部門案内
部門案内 よくある質問
よくある質問 お問合せ
お問合せ アクセス・駐車場
アクセス・駐車場




